Artrite Reumatoide
O histórico
A origem da artrite reumatoide (AR) é incerta. Alguns autores argumentam que esta é uma doença moderna e que seu surgimento se deu em decorrência de fatores genéticos e ambientais que não existiam anteriormente. Já outros autores acreditam que a doença seja mais antiga, porém nunca adequadamente descrita. Recentemente, uma teoria desenvolvida atribui o surgimento da artrite reumatoide entre populações indígenas norte americanas, tendo se espalhado para a europa com o tráfego de bens e pessoas.
A primeira descrição da AR data de 1800 (Lanré-Beauvais, aos 28 anos, quando era médico residente na França). Seu primeiro nome foi Goutte Asthénique Primitive ou "Gota Astênica Primitiva". Em 1859, Alfred Garrod distinguiu a gota de outras formas de artrite, inclusive da AR. Seu filho, Archilbald Garrod continuou os estudos do pai e batizou a doença com o nome que conhecemos até hoje: artrite reumatoide.
A doença
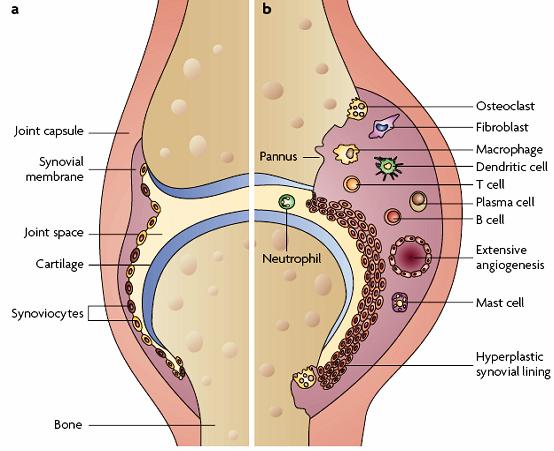
A artrite reumatoide afeta 0,5-1% dos adultos em países desenvolvidos e é 3 vezes mais frequente em mulheres. O pico de incidência se dá entre a 4a e 6a década de vida. É considerada uma síndrome, que pode cursar com diversos sintomas, mas que tem uma característica comum em todos os indivíduos acometidos: a inflamação sinovial persistente associado ao dano da cartilagem articular e do osso subjacente. A sinóvia é uma fina camada que reveste as articulações. É responsevel pela produção do liquido synovial, que lubrifica estas estruturas. Nesta doença, há a superprodução de substâncias inflamatórias e participação de linfócitos e outras células que dirigem a inflamação sinovial e a destruição articular. Não está claro se a inflamação se inicia no osso e migra para articulação ou o contrário.
A origem da artrite reumatoide (AR) é incerta. Alguns autores argumentam que esta é uma doença moderna e que seu surgimento se deu em decorrência de fatores genéticos e ambientais que não existiam anteriormente. Já outros autores acreditam que a doença seja mais antiga, porém nunca adequadamente descrita. Recentemente, uma teoria desenvolvida atribui o surgimento da artrite reumatoide entre populações indígenas norte americanas, tendo se espalhado para a europa com o tráfego de bens e pessoas.
A primeira descrição da AR data de 1800 (Lanré-Beauvais, aos 28 anos, quando era médico residente na França). Seu primeiro nome foi Goutte Asthénique Primitive ou "Gota Astênica Primitiva". Em 1859, Alfred Garrod distinguiu a gota de outras formas de artrite, inclusive da AR. Seu filho, Archilbald Garrod continuou os estudos do pai e batizou a doença com o nome que conhecemos até hoje: artrite reumatoide.
A doença
A artrite reumatoide afeta 0,5-1% dos adultos em países desenvolvidos e é 3 vezes mais frequente em mulheres. O pico de incidência se dá entre a 4a e 6a década de vida. É considerada uma síndrome, que pode cursar com diversos sintomas, mas que tem uma característica comum em todos os indivíduos acometidos: a inflamação sinovial persistente associado ao dano da cartilagem articular e do osso subjacente. A sinóvia é uma fina camada que reveste as articulações. É responsevel pela produção do liquido synovial, que lubrifica estas estruturas. Nesta doença, há a superprodução de substâncias inflamatórias e participação de linfócitos e outras células que dirigem a inflamação sinovial e a destruição articular. Não está claro se a inflamação se inicia no osso e migra para articulação ou o contrário.
Há ainda a participação de autoanticorpos. O fator reumatoide (FR) é classicamente relacionado à doença. Tem valor limitado para o diagnóstico quando usado isoladamente, uma vez que na fase inicial já que 30-50% tem títulos negativos deste autoanticorpo. Os anticorpos anti-peptídeos citrulinados (ACPA) , entre eles o anti CCP, são autoanticorpos mais específicos. Cerca de 50-80% dos indivíduos com artrite reumatoide tem FR, ACP ou ambos.
As causas
Cerca de 50% do risco de desenvolver a doença pode ser atribuído a fatores genéticos. O tabagismo é o fator de risco mais importante e duplica as chances do desenvolvimento da artrite reumatoide. Esse efeito do tabaco ocorre em indivíduos com ACPA positivo. Outros fatores ambientais possíveis (evidência fraca) incluem ingesta alcóolica, uso de anticoncepcionais, ingesta de café e baixo nível sócio-econômico.
O quadro clínico
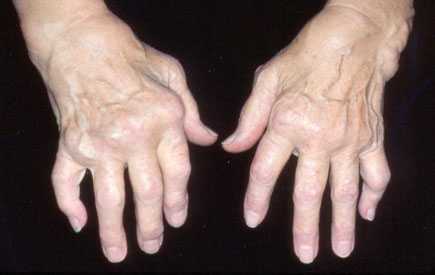
O acometimento articular costuma afetar mais de 4 articulações (poliartrite) e ser simétrico. Pequenas articulações de mãos e punhos são preferencialmente atingidas. O padrão é de artrite cumulativa ou aditiva (novas articulações são acometidas, ainda que as demais permaneçam inflamadas). Outra característica é a rigidez matinal. Esta consiste na sensação de edema e endurecimento da articulação durante a manhã. Melhora durante o movimento. Esse padrão pode se repetir após período prolongado de repouso. Com a progressão, deformidades como desvio ulnar dos dedos, hiperextensão, hiperflexão ou anquilose de articulações acometidas. Outros órgãos podem estar envolvidos na doença. Pode haver inflamação pulmonar, ocular e de vasos sanguíneos. A anemia pode estar presente.
O diagnóstico
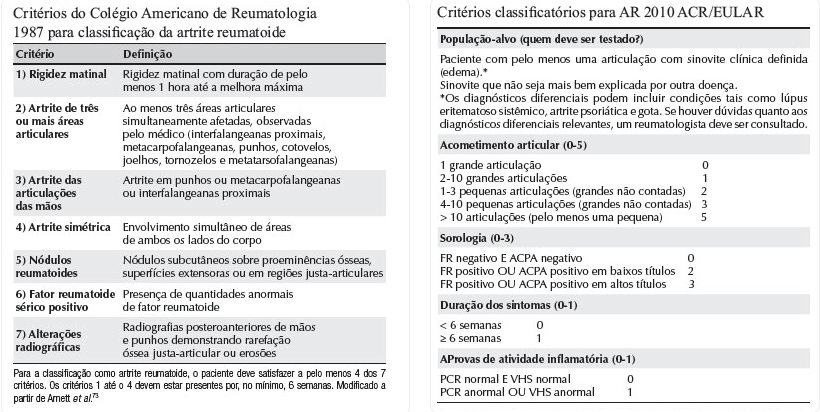
O Colégio Americano de Reumatologia (ACR) propôs critérios de classificação em 1987. Entretanto, esses critérios falhavam em identificar indivíduos que apresentavam artrite inicial. Por isso, os critérios foram revisados em 2010. Para aplicação dos novos critérios é necessário que haja sinovite clínica (inflamação/dano articular). Importante destacar que os critérios de 2010 não são diagnósticos e sim classificatórios. Uma pontuação maior ou igual a 6, classifica o paciente como AR. Os critérios formais podem guiar o diagnóstico. Os exames laboratoriais que auxiliam o diagnóstico são: autoanticorpos (fator reumatoide e anti-ccp) e provas de atividade inflamatória (VHS, PCR).
Os exames complementares
Os exames laboratoriais são indicados para auxílio diagnóstico e avaliação do tratamento. São necessários tanto para o monitoramento de atividade de doença quanto de efeitos adversos secundários ao uso de medicamentos. São realizados periodicamente e incluem hemograma, avaliação hepática e renal e provas de atividade inflamatória (VHS , PCR). Para o diagnóstico o fator reumatoide e anticcp estão indicados também.
Os exames de imagem são frequentemente usados para avaliação e diagnóstico da artrite reumatoide. As erosões justa-articulares são em geral irreversíveis e são identificadas por radiografia simples. Este é o método mais utilizado para avaliação de dano estrutural. Em fases iniciais demonstra aumento de partes moles e diminuição da densidade óssea próxima a articulação (osteopenia justa-articular). A ressonância magnética e a ultrassonografia podem mostrar alterações irreversíveis ou não.
O tratamento
O objetivo do tratamento é manter a artrite reumatoide em remissão e sem articulações inflamadas. Dessa forma é possível evitar o dano estrutural e funcional.
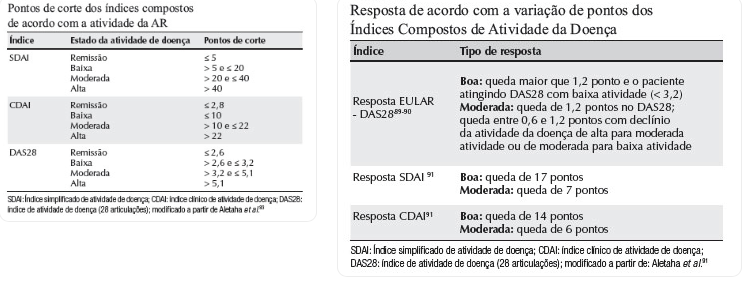
Um dos guias do tratamento são as chamadas métricas. As mais utilizadas são o DAS, DAS 28, SDAI e CDAI. Essas formas de avaliação são indíces compostos e incluem a contagem de articulações dolorosas e inflamadas (considerando as articulações das mãos, membros superiores e joelhos), avaliação global do médico e paciente e provas inflamatórias (a exceção do CDAI).
O tratamento baseado em metas (Treat to target) permite melhor desfecho, com menos dano radiológico e limitações funcionais quando comparado ao tratamento convencional. Os índices compostos permitem a definição dessas metas. O objetivo é a remissão ou baixa atividade indicado por esses índices.
Os exames laboratoriais são indicados para auxílio diagnóstico e avaliação do tratamento. São necessários tanto para o monitoramento de atividade de doença quanto de efeitos adversos secundários ao uso de medicamentos. São realizados periodicamente e incluem hemograma, avaliação hepática e renal e provas de atividade inflamatória (VHS , PCR). Para o diagnóstico o fator reumatoide e anticcp estão indicados também.
Os exames de imagem são frequentemente usados para avaliação e diagnóstico da artrite reumatoide. As erosões justa-articulares são em geral irreversíveis e são identificadas por radiografia simples. Este é o método mais utilizado para avaliação de dano estrutural. Em fases iniciais demonstra aumento de partes moles e diminuição da densidade óssea próxima a articulação (osteopenia justa-articular). A ressonância magnética e a ultrassonografia podem mostrar alterações irreversíveis ou não.
O tratamento
O objetivo do tratamento é manter a artrite reumatoide em remissão e sem articulações inflamadas. Dessa forma é possível evitar o dano estrutural e funcional.
Um dos guias do tratamento são as chamadas métricas. As mais utilizadas são o DAS, DAS 28, SDAI e CDAI. Essas formas de avaliação são indíces compostos e incluem a contagem de articulações dolorosas e inflamadas (considerando as articulações das mãos, membros superiores e joelhos), avaliação global do médico e paciente e provas inflamatórias (a exceção do CDAI).
O tratamento baseado em metas (Treat to target) permite melhor desfecho, com menos dano radiológico e limitações funcionais quando comparado ao tratamento convencional. Os índices compostos permitem a definição dessas metas. O objetivo é a remissão ou baixa atividade indicado por esses índices.
Os sintomas podem ser tratados com antinflamatórios comuns para reduzir a dor e a rigidez matinal. A drogas modificadoras de doença, os DMARDS (sintéticos x biológicos), formam um grupo heterogêneo e importante de medicamentos. São os pilares do tratamento e podem evitar o dano funcional e as limitações decorrentes de doença. Estas drogas reduzem a dor, o edema, reduzem os marcadores de inflamação aguda, limitam o dano e erosões articulares e melhoram a função da articulação. As principais drogas sintéticas são:
- metotrexato (MTX): fármaco padrão. Reduz sinais e sintomas bem como a progressão de erosões. Recomenda-se associação ao ácido fólico. Início de ação: 6-8 semanas. É contraindicado em pacientes com insuficiência renal, hepática e etilismo. Os sintomas gastrointestinais são os efeitos adversos mais frequentes. Teratogênico.
- Leflunomida (LFN) – capaz de reduzir a atividade de doença e trazer melhora para a qualidade de vida. Efeitos adversos: sintomas gastrointestinais, exantema cutâneo e HAS. Teratogênico, deve ser usado com anticoncepção.
- Sulfassalzina (SSZ) – eficaz na redução de atividade, da dor e da progressão radiográfica. Efeitos adversos mais comuns: sintomas gastrointestinais.
- Hidroxicloroquina (HCQ) – início de ação lento (3-4meses). Segura e eficaz. Efeitos adversos: sintomas gastrointestinais, hiperpigmentação da pele, cefaleia, miopatia, retinopatia> Avaliação oftalmológica deve ser feita a cada 6-12 meses.
Os biológicos disponíveis no Brasil para tratamento da AR são:
-Anti-TNF: adalimumabe, certolizumabe, etanercepte, infliximabe e golimumabe;
-Depletor de linfócito B: rituximabe;
-Bloqueador da coestimulação do linfócito T: abatacepte;
-Bloqueador do receptor de interleucina-6 (IL-6): tocilizumabe
Os corticoides são especialmente úteis em duas situações: servindo como ponte durante a atividade de doença até que as drogas de ação lenta façam seu efeito; em infiltrações intrarticulares. Por causarem diversos efeitos adversos, seu tempo de uso deve ser o mínimo possível.
Os DMARDS devem ser iniciados imediatamente após o diagnóstico, segundo recomendação da Sociedade Brasileira de Reumatologia. O período recomendável para reavaliaçòes é de 30-90 dias.
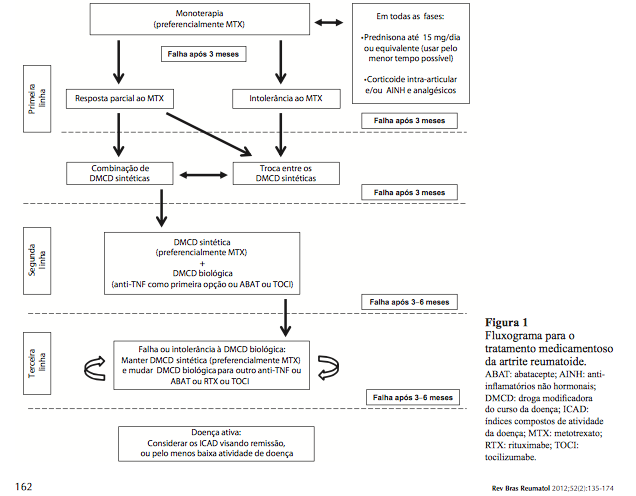
O consenso brasileiro para o tratamento da AR apresenta o seguinte fluxograma:
Os tratamentos de suporte são fundamentais. A proteção articular, fisioterapia, o acompanhamento psicológico e a educação sobre a doença favorecem o prognóstico. Em casos nos quais houve sequelas, o tratamento cirúrgico pode ser necessário.
Uma vez que os pacientes com artrite reumatoide são mais susceptíveis a infecção, a vacinação é recomendada, preferencialmente antes do início do tratamento medicamentoso. São recomendadas as seguintes vacinas: anti-influenza anualmente (gripe), antipneumocócica, ant-HPV, tríplice acelular. Vacinas compostas por vírus vivo (rubéola, sarampo, febre amarela) são, em geral, contraindicadas.
O prognóstico
São fatores associados a pior prognóstico: sexo feminino, tabagismo, baixo nível sócio econômico, início da doença em idade mais precoce, autoanticorpos (anti-CCP, FR) em títulos elevados, PCR persistentemente elevado, grande número de articulações edemaciadas, manifestações extra-articulares, métrica indicando atividade, erosões precoces, eítopo compartilhado (marcador genético)
Referências
1) Prof David L Scott FRCP,Prof Frederick Wolfe MD,Prof Tom WJ Huizinga MD. Rheumatoid arthritis. The Lancet - 25 September 2010 ( Vol. 376, Issue 9746, Pages 1094-1108 )
2) Mota LMH, Cruz BA, Brenol CV, Pereira IA, Rezende-Fronza LS, Bertolo MB, et al. Consenso da Sociedade Brasileira de Reumatologia 2011 para o diagnóstico e avaliação inicial da artrite reumatoide. Rev. Bras. Reumatol. [serial on the Internet]. 2011 June [cited 2014 June 28] ; 51(3): 207-219.
3) Brenol Claiton Viegas, Mota Licia Maria Henrique da, Cruz Bóris Afonso, Pileggi Gecilmara Salviato, Pereira Ivânio Alves, Rezende Lucila Stange et al . Consenso 2012 da Sociedade Brasileira de Reumatologia sobre vacinação em pacientes com artrite reumatoide. Rev. Bras. Reumatol. [periódico na Internet]. 2013 Fev [citado 2014 Jun 28] ; 53( 1 ): 13-23
4) Mota LMH, Cruz BA, Brenol CV, Pereira IA, Rezende-Fronza LS, Bertolo MB, et al. Consenso 2012 da Sociedade Brasileira de Reumatologia para o tratamento da artrite reumatoide. Rev Bras Reumatol. 2012;52(2):135-74
5) Pouya Entezami, David A. Fox, Philip J. Clapham, Kevin C. Chung.Historical Perspective on the Etiology of Rheumatoid Arthritis Hand Clinics, Volume 27, Issue 1, Pages 1-10